Representa un avance clínico relevante y diferencial. Cómo funciona y por qué abre una etapa clave para el abordaje de esta enfermedad crónica, según dos expertos consultados por Infobae. Su impacto significativo en mujeres que atraviesan el climaterio y la menopausia
Desde 1990, la obesidad se duplicó en adultos y se cuadruplicó en adolescentes, lo que derivó en una crisis sanitaria global que, según la Organización Mundial de la Salud (OMS), hoy afecta a más de 1.000 millones de personas. Este fenómeno se explica por una combinación de factores genéticos, neurobiológicos y socioculturales, responsables de la aparición de entornos cada vez más obesogénicos y de la disminución de las expectativas de longevidad saludable.
La epidemia impacta a personas de todas las edades y mantiene una relación genética y patológica con diversas afecciones metabólicas y cardiovasculares, consideradas entre las más frecuentes en el envejecimiento. La coexistencia de obesidad y edad avanzada favorece la inflamación crónica de bajo grado —denominada inflammaging—, que constituye un nexo fundamental entre el exceso de peso, la resistencia a la insulina y los trastornos vinculados con la edad.
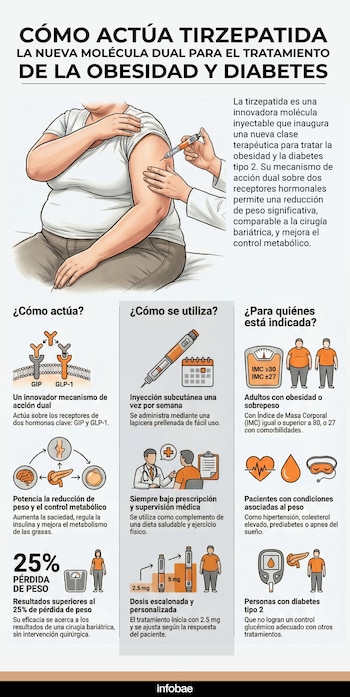
Frente a este escenario, la comunidad científica reconoció la necesidad de tratamientos innovadores capaces de abordar la obesidad y sus riesgos asociados de manera integral. En la última década, se incorporaron inyecciones de aplicación semanal que requieren prescripción médica y pueden ser administradas por el propio paciente. Entre las alternativas actuales, la molécula tirzepatida se destaca por su enfoque dual: no solo contribuye a la reducción del peso, sino que también está indicada para el control de enfermedades crónicas relacionadas.
La tirzepatida es un fármaco innovador aprobado para tratar obesidad, sobrepeso y diabetes tipo 2, con un enfoque dual en los receptores GLP-1 y GIP /REUTERS/George Frey/File Photo
Entre otras cosas, esta perspectiva es fundamental ante una evidencia clara que ha sido advertida por Mayo Clinic: el exceso de peso puede alterar el modo en que el cuerpo utiliza la insulina, dificultando la regulación de la glucosa en sangre y aumentando la probabilidad de diabetes.
Entre otras cosas, esta perspectiva es fundamental ante una evidencia clara que ha sido advertida por Mayo Clinic: el exceso de peso puede alterar el modo en que el cuerpo utiliza la insulina, dificultando la regulación de la glucosa en sangre y aumentando la probabilidad de diabetes.
Tirzepatida: un agonista dual que cambia el abordaje de la obesidad
La molécula tirzepatida es el primer y único agonista dual de los receptores GIP y GLP-1. Esta innovación terapéutica de primera generación combina la acción hormonal de las incretinas, que ayuda a controlar el apetito y regular la insulina, con un efecto conjunto sobre la reducción del peso y el metabolismo de la grasa.
La tirzepatida, desarrollada por el laboratorio Eli Lilly and Company bajo la marca Mounjaro e introducida en América Latina por Adium, se administra por vía subcutánea una vez por semana con una lapicera prellenada.
Las dosis varían entre 2,5 mg y 15 mg y el aumento es gradual según la tolerancia y la respuesta clínica. El tratamiento requiere receta médica y debe acompañarse de un plan sostenido de alimentación y ejercicio. Está indicado para personas adultas con obesidad o sobrepeso que tengan al menos una condición médica asociada, así como para pacientes con diabetes tipo 2 que no logran un buen control glucémico con otros tratamientos.
Según MedlinePlus —portal de la Biblioteca Nacional de Medicina de Estados Unidos—, la tirzepatida contribuye a regular la glucosa sanguínea, tratar la apnea obstructiva del sueño y asistir en la pérdida de peso en pacientes con patologías relacionadas a la acumulación anormal o excesiva de grasa corporal.
La composición molecular de este avance farmacéutico, integrada por 39 aminoácidos y unida a una fracción lipídica C20, permite una vida media de administración extendida —alrededor de cinco días— y dosis adaptables, lo que facilita la adherencia y la personalización del protocolo. La obesidad deja una ‘huella inmunometabólica’ que incrementa el riesgo de infecciones, enfermedades crónicas y acelera el envejecimiento biológico, según expertos (Imagen Ilustrativa Infobae)
La obesidad deja una ‘huella inmunometabólica’ que incrementa el riesgo de infecciones, enfermedades crónicas y acelera el envejecimiento biológico, según expertos (Imagen Ilustrativa Infobae)
La doctora Juliana Mociulsky, médica endocrinóloga, directora del Consultorio de Obesidad, Diabetes y Nutrición y codirectora de la Diplomatura de obesidad de la Sociedad Argentina de Diabetes, destacó en diálogo con Infobae que la comprensión actual de la obesidad como una enfermedad crónica implica un cambio en las estrategias de tratamiento y prevención. Explicó que, por mecanismos biológicos heredados desde la prehistoria, el cuerpo humano tiende a recuperar el peso perdido porque “no está preparado para bajar de peso” y, al detectar un déficit, activa respuestas metabólicas y hormonales que dificultan el mantenimiento de la reducción del peso.
La especialista subrayó la importancia de intervenciones sostenidas en el tiempo. Resaltó que los fármacos para tratar la obesidad están concebidos para uso crónico, aunque en casos seleccionados se podría evaluar la suspensión si la persona logra sostener cambios en el estilo de vida, como el aumento de la masa muscular por actividad física regular.
Mociulsky advirtió que la obesidad instala una “huella inmunológica” en el organismo, fenómeno conocido como imprinting, que deriva en alteraciones duraderas de la respuesta inmune. Citó la evidencia observada durante la pandemia de COVID-19, donde las personas con obesidad presentaron mayor riesgo ante infecciones. Según la médica, cuanto antes se trate la enfermedad, sobre todo en niños y adolescentes, menor será el riesgo de que esa huella persista y afecte la salud a largo plazo.
“La obesidad es una enfermedad crónica y recidivante. Es probable que quienes bajen de peso vuelvan a ganarlo al suspender cualquier intervención, ya sea dieta, ejercicio o fármacos”, declaró la endocrinóloga. Enfatizó que el objetivo terapéutico es “lograr el mayor tiempo libre de enfermedad posible, es decir, la menor exposición al tejido adiposo enfermo, que es la principal noxa para la salud”.
La especialista hizo hincapié en que los medicamentos que se utilizan en el abordaje de la obesidad, como los agonistas del GLP-1, han demostrado en ensayos clínicos su capacidad para reducir el impacto de la enfermedad en la salud y bajar la mortalidad cardiovascular, principal causa de muerte asociada. “La mejor forma de explicar esto a la sociedad es mostrando la evidencia científica”, afirmó Mociulsky, y recalcó que los riesgos vinculados al tratamiento farmacológico son conocidos, controlables y tratables. Añadió que la relación riesgo-beneficio avala el uso médico, “ya que la obesidad es una de las principales enfermedades pandémicas que impacta en más de doscientas complicaciones”.
Desde la perspectiva de la aceptación social y profesional, Mociulsky señaló que el contexto facilita actualmente la consulta y el tratamiento, ya que “los profesionales de la salud han comenzado a comprender que la obesidad es una enfermedad y no una cuestión de falta de voluntad”. Relató los resultados del estudio ACTION IO, que indagó en percepciones y barreras de personas con obesidad y comprobó que “una de las causas por las cuales no consultan es el sesgo autopercibido de culpa por no poder manejar la obesidad”.
Según la médica, el abordaje temprano y el uso de medicación refuerzan la posibilidad de instaurar cambios conductuales sostenibles y disminuyen la aparición de complicaciones. En promedio, Mociulsky detalló que transcurren seis años desde la percepción del problema hasta la consulta específica, lo que retrasa el impacto favorable de una intervención oportunamente aplicada.
La endocrinóloga explicó que el nuevo paradigma que representan las inyecciones de agonistas del GLP-1 reside en su capacidad de actuar directamente sobre los “mecanismos biológicos que regulan el apetito y la saciedad”. “Por primera vez, existe una medicación para el tratamiento de la obesidad basada en la biología de la regulación del apetito humano. Los investigadores lograron identificar las hormonas que regulan el apetito y la saciedad, aislarlas y modificar el GLP-1 —producido en el intestino— para que, como medicamento, ejerza la misma acción que la hormona propia, pero con mayor duración y potencia, generando así resultados positivos para la salud”, concluyó.
El enfoque multidisciplinario sugerido por Mociulsky prioriza tres pilares para evitar el efecto rebote y mantener el peso alcanzado: actividad física sostenida, permanencia de los cambios conductuales en la alimentación y continuidad del tratamiento farmacológico en la dosis adecuada para preservar la salud cardiometabólica y conductual.
Pablo Carpintero, especialista consultor en ginecología y referente en climaterio y menopausia, precisó en diálogo con Infobae que la tendencia al alza de la obesidad en adultos, niños y adolescentes, y la aparición de nuevas terapias farmacológicas como la tirzepatida y la semaglutida, están transformando tanto el abordaje médico como la comprensión de la enfermedad.
En su análisis, Carpintero destacó que “los agonistas del receptor GLP-1 y, más recientemente, las terapias incretínicas duales como tirzepatida, representan un cambio de paradigma porque no actúan simplemente como supresores del apetito”. En ese sentido, subrayó que estos tratamientos corrigen mecanismos biológicos perpetuantes y no se limitan a suprimir la sensación de hambre. El estudio SURMOUNT-1, con tirzepatida, demostró reducciones de peso cercanas al 20% en 72 semanas según la dosis, superando los resultados previos logrados con semaglutida, donde la reducción promedio fue de 15% a 68 semanas según los datos de STEP-1. Diagnóstico integral de la obesidad: la OMS recomienda combinar el índice de masa corporal con mediciones de grasa visceral y riesgo cardiometabólico para una mejor evaluación clínica (Imagen Ilustrativa Infobae)
Diagnóstico integral de la obesidad: la OMS recomienda combinar el índice de masa corporal con mediciones de grasa visceral y riesgo cardiometabólico para una mejor evaluación clínica (Imagen Ilustrativa Infobae)
Carpintero detalló que la presencia de tejido adiposo, principalmente el visceral, actúa como órgano endocrino: “Altera la sensibilidad a la insulina, favorece la inflamación crónica de bajo grado y modifica el metabolismo de lípidos, glucosa y presión arterial”. Además, la obesidad está vinculada “a un aumento del riesgo de diabetes tipo 2, hipertensión arterial, enfermedad cardiovascular, hígado graso, apnea del sueño, ciertos cánceres y deterioro de la calidad y expectativa de vida”.
Según Carpintero, la situación actual exige una nueva perspectiva en salud pública: “Probablemente estamos frente a uno de los momentos más importantes y necesarios para intervenir sobre la obesidad”. Insistió en que la carga para los sistemas sanitarios será exponencial, anticipando un incremento de comorbilidades y discapacidad si no se actúa de manera integral.
La irrupción de terapias farmacológicas y el cambio de paradigma médico
El especialista resaltó una transformación en la manera de tratar la obesidad, que durante años se limitó a “recomendaciones de dieta y ejercicio, que siguen siendo fundamentales, pero muchas veces resultaban insuficientes frente a los complejos mecanismos neurohormonales y metabólicos que sostienen la enfermedad”.
Ahora, la estrategia combina estilo de vida saludable, abordaje psicológico, cirugía bariátrica en casos seleccionados y farmacoterapia innovadora. Carpintero enfatizó: “El verdadero cambio de paradigma es entender que la obesidad es una enfermedad crónica que requiere tratamiento médico sostenido, del mismo modo que ocurre con la hipertensión o la diabetes”.
Consultado sobre la seguridad de los nuevos fármacos, Carpintero explicó que “los efectos adversos más frecuentes suelen ser gastrointestinales —náuseas, vómitos, diarrea, constipación— y generalmente se manejan de modo progresivo con educación alimentaria y seguimiento médico”. Advirtió que estos medicamentos “no son para automedicarse ni para usar sin evaluación clínica”. La OMS reconoce la tirzepatida como una de las moléculas más eficaces para la reducción de peso y el control de riesgos cardiovasculares y renales (Grosby)
La OMS reconoce la tirzepatida como una de las moléculas más eficaces para la reducción de peso y el control de riesgos cardiovasculares y renales (Grosby)
El desafío del rebote y la “huella inmunometabólica” de la obesidad
Uno de los puntos críticos abordados por Carpintero fue el fenómeno conocido como rebote ponderal. Según sus palabras, “a los pacientes hay que explicarles el rebote sin culpa y sin dramatismo. Recuperar peso no significa ‘fracasar’: significa que la obesidad es una enfermedad crónica, recidivante, con mecanismos biológicos de defensa del peso perdido”.
Este comportamiento fisiológico tiene respaldo experimental. Carpintero citó que, tras suspender semaglutida, “los participantes del estudio STEP-1 recuperaron aproximadamente dos tercios del peso perdido al año de discontinuar el tratamiento”. En el caso de tirzepatida, “el estudio SURMOUNT-4 mostró que continuar el tratamiento mantenía y ampliaba la pérdida de peso, mientras que retirarlo se asociaba con recuperación sustancial del peso perdido”.
El especialista destacó un concepto novedoso: “La obesidad deja una ‘huella inmunometabólica’ en el organismo”. Esto implica que el exceso de tejido adiposo modifica tanto el sistema inmune como la inflamación, generando lo que denominó “metaflamación”, una inflamación crónica de bajo grado que condiciona el metabolismo, la salud cardiovascular y el envejecimiento biológico acelerado.
De acuerdo con Carpintero, la prevención del rebote y el éxito terapéutico requieren un plan integral de mantenimiento que incluya “seguimiento médico, entrenamiento de fuerza, adecuada ingesta proteica, sueño suficiente, control del estrés, educación alimentaria, monitoreo periódico y, en muchos casos, tratamiento farmacológico prolongado”. En sus palabras, “la pregunta no debe ser ‘¿cuándo dejo la medicación?’, sino ‘¿cuál es la estrategia más segura y sostenible para mantener el peso y la salud metabólica alcanzada?’”. El enfoque multidisciplinario, que incorpora nutrición, psicología, endocrinología y ejercicio, es clave para prevenir el rebote ponderal y mantener la salud cardiometabólica (Freepik)
El enfoque multidisciplinario, que incorpora nutrición, psicología, endocrinología y ejercicio, es clave para prevenir el rebote ponderal y mantener la salud cardiometabólica (Freepik)
Impacto clínico y comparativo: una reducción de peso sin precedentes
Según aparecen en las directrices publicadas por la OMS —que incluyeron por primera vez a estos agentes en la historia del manejo global de la obesidad—, las moléculas muestran eficacia en la reducción de peso, el control glucémico, y menores riesgos de complicaciones cardiovasculares y renales. No obstante, la tirzepatida logra una reducción de hasta 26% del peso corporal, un rango comparable al de la cirugía bariátrica pero sin intervención quirúrgica.
En cuanto a efectos secundarios, el perfil de seguridad es comparable a los agonistas GLP-1, con eventos gastrointestinales leves y mayormente transitorios. No se han reportado diferencias en la incidencia de eventos adversos graves y, en virtud de la acción del GIP, se reduce la probabilidad de náuseas o malestar asociados con los agonistas tradicionales de GLP-1.
El mecanismo agregado del GIP potencia el metabolismo de los lípidos, mejora la resistencia a la insulina y favorece la utilización de las grasas, lo que impacta al reducir la masa grasa visceral y preservar la masa muscular.
Obesidad en el climaterio: riesgos y comorbilidades
El sobrepeso y la obesidad se presentan como amenazas de salud pública particularmente críticas en las mujeres que atraviesan el climaterio o la menopausia. Los cambios hormonales y metabólicos de la transición menopáusica impactan sobre el peso, la masa grasa visceral y el riesgo de enfermedades metabólicas, cardiovasculares y psicológicas. En la región latinoamericana, la edad promedio de la menopausia se sitúa en 48,3 años, aunque el rango mundial oscila entre los 45 y 55 años, según definiciones estandarizadas por la Sociedad Internacional de Menopausia y la OMS. Las terapias basadas en agonistas duales como tirzepatida marcan un cambio de paradigma en el tratamiento farmacológico de la obesidad y sus comorbilidades (Imagen Ilustrativa Infobae)
Las terapias basadas en agonistas duales como tirzepatida marcan un cambio de paradigma en el tratamiento farmacológico de la obesidad y sus comorbilidades (Imagen Ilustrativa Infobae)
Durante el climaterio, la disminución de estrógenos conlleva una acumulación acelerada de grasa abdominal, pérdida de masa muscular y reducción del gasto energético incluso al mantener la misma ingesta calórica. Estos fenómenos desencadenan resistencia a la insulina y una mayor vulnerabilidad a comorbilidades como diabetes tipo 2, hipertensión arterial, dislipidemia, apnea de sueño y síndrome metabólico.
En Argentina, de acuerdo a la 4ª Encuesta Nacional de Factores de Riesgo (2018), la prevalencia de exceso de peso en mujeres adultas alcanza el 62,5% por medición antropométrica, con 33,4% de obesidad. El grupo de 50 a 64 años presenta una prevalencia máxima, con 38,1%, y las proyecciones globales estiman que, para 2050, casi el 60% de los adultos tendrán sobrepeso u obesidad. Un análisis de The Lancet pronostica que, en ese horizonte, al menos 60 países —incluidos numerosos de América Latina y el Caribe— exhibirán prevalencias superiores al 80% entre las mujeres.
Cambios fisiológicos en la menopausia: impacto sobre el peso, la grasa y el riesgo metabólico
La transición menopáusica se caracteriza por alteraciones en el eje hormonal —principalmente estradiol y hormona folículo estimulante (FSH)— que afectan la homeostasis energética, el apetito, el almacenamiento y metabolismo de lípidos, y la sensibilidad a la insulina. Los estudios en animales y humanos documentan que la falta de estrógenos, entre otras cosas, aumenta la grasa corporal. El exceso de peso incrementa la resistencia a la insulina y el riesgo de diabetes tipo 2, según advierte la evidencia clínica de Mayo Clinic y especialistas consultados (Imagen Ilustrativa Infobae)
El exceso de peso incrementa la resistencia a la insulina y el riesgo de diabetes tipo 2, según advierte la evidencia clínica de Mayo Clinic y especialistas consultados (Imagen Ilustrativa Infobae)
El descenso en la masa magra y el incremento de adiposidad visceral pueden incidir en algunos casos en la aparición de hipertensión, diabetes, dislipidemia, apnea del sueño y enfermedad cardiovascular. Según los expertos, el índice de masa corporal (IMC) pierde utilidad diagnóstica en mujeres de más de 60 años porque no distingue las especificidades de la distribución grasa; la medición de la circunferencia de cintura, en cambio, gana progresiva importancia al predecir riesgos con mayor precisión.
Si bien el peso puede mostrar incrementos poco significativos en el inicio de la transición menopáusica, disminuye la masa muscular, aumenta la cantidad de grasa central y se genera inflamación sistémica de bajo grado.
Estrategias diagnósticas y abordajes clínicos desde la perspectiva interdisciplinaria
El tratamiento efectivo de la obesidad exige que los profesionales —incluidos ginecólogos, endocrinólogos, nutricionistas y psicólogos— desarrollen un enfoque integral, partiendo de la evitación del estigma, la evaluación multidimensional del paciente y el establecimiento conjunto de objetivos realistas. Durante la menopausia, el descenso de estrógenos favorece la acumulación de grasa visceral y eleva el riesgo de enfermedades metabólicas, cardiovasculares y hepáticas en mujeres adultas (Imagen Ilustrativa Infobae)
Durante la menopausia, el descenso de estrógenos favorece la acumulación de grasa visceral y eleva el riesgo de enfermedades metabólicas, cardiovasculares y hepáticas en mujeres adultas (Imagen Ilustrativa Infobae)
El método de las 5A’s —preguntar, evaluar, acordar, aconsejar y asistir— implementado por Obesity Canada aplica la teoría del cambio conductual a la consulta diaria, reduce la estigmatización y potencia la adherencia. El diseño de intervenciones personalizadas, apoyadas en recursos y derivaciones a especialistas según la necesidad, facilita la superación de barreras.
El síndrome cardiorrenometabólico y la progresión multisistémica del daño asociado a la obesidad
En mujeres postmenopáusicas, la obesidad central y el exceso de tejido adiposo visceral fomentan el desarrollo del síndrome cardiorrenometabólico (SCRM): una interacción entre obesidad, diabetes, enfermedad renal crónica y disfunciones cardiovasculares como insuficiencia cardíaca, accidente cerebrovascular y enfermedad arterial periférica.
La prevalencia de mortalidad cardiovascular en este grupo es hasta cuatro veces superior respecto de mujeres sin obesidad, y aumenta en paralelo con la aparición de hipertensión, dislipidemia e inflamación crónica de bajo grado. Una ganancia de 20% en tejido adiposo visceral incrementa en 2% el grosor promedio de la íntima-media carotídea, lo que eleva el riesgo de eventos coronarios y cerebrovasculares.
Los síntomas vasomotores de la menopausia, como sofocos y sudoración nocturna, han probado ser marcadores clínicos de riesgo cardiovascular: mujeres con sintomatología vasomotora frecuente muestran perfiles lipídicos adversos y un riesgo 40% mayor de hipertensión en la década siguiente, según el estudio SWAN. Adicionalmente, estudios longitudinales señalaron que mujeres con sofocos persistentes presentan entre 50 y 80% más eventos cardíacos durante el seguimiento. Una intervención temprana y coordinada en obesidad previene complicaciones crónicas, reducción de la expectativa de vida y daños sistémicos en órganos y tejidos en población adulta (Freepik)
Una intervención temprana y coordinada en obesidad previene complicaciones crónicas, reducción de la expectativa de vida y daños sistémicos en órganos y tejidos en población adulta (Freepik)
El manejo integral de la obesidad durante el climaterio exige la coordinación multidisciplinaria —nutrición, psicología, endocrinología y actividad física— y la intervención oportuna frente a cualquier disfunción, para prevenir la progresión hacia el daño multiorgánico y reducir las complicaciones.
De acuerdo con los especialistas, la evaluación clínica de la mujer en climaterio debe incluir estudios para la detección temprana de diabetes tipo 2, dislipidemia, hipertensión y daño hepático, junto a un monitoreo estrecho de los factores de riesgo, para optimizar la terapia y prevenir resultados negativos a largo plazo.
Evaluación diagnóstica de la obesidad: herramientas y criterios funcionales
La Organización Mundial de la Salud (OMS) define la obesidad como una acumulación anormal o excesiva de grasa que perjudica la salud, utilizando el índice de masa corporal (IMC) como criterio principal, aunque este puede no reflejar con precisión el riesgo individual.
Por ello, especialistas recomiendan sumar herramientas como la densitometría DEXA, la bioimpedancia eléctrica y la medición de circunferencia de cintura —con riesgo aumentado a partir de 80 cm en mujeres— para identificar la grasa visceral y el riesgo metabólico. Un consenso firmado por 76 organizaciones científicas propuso diferenciar entre “obesidad clínica”, con daño funcional en órganos o tejidos, y “obesidad preclínica”, donde persiste el exceso de adiposidad pero sin alteraciones funcionales evidentes; ambas condiciones representan un alto riesgo para enfermedades crónicas no transmisibles.
Fuente Infobae

